Focus sur l’actualité

Approvisionnement en soins
« Plus pour moins ? » du point de vue de la réadaptation
Selon vous, qu’est-ce qui pourrait être « plus » et qu’est-ce qui pourrait être « moins » ?
En tête de ma liste de « plus », je mettrais les termes de qualité des indications et d’implication des patients. A mes yeux, ces deux éléments sont étroitement liés car une bonne médecine « value-based » doit être une médecine centrée sur le patient. L’amélioration de la qualité des indications est, pour moi, le défi majeur des prochaines décennies afin que nous puissions conserver un système de santé à la fois de grande qualité et abordable. Il existe déjà à ce sujet des initiatives prometteuses à l’instar de la campagne internationale « Choosing Wisely », qui a été par ailleurs également introduite en Suisse, de la mise en place de comités de concertation médicaux (tels ceux pour le traitement de maladies tumorales ou Tumorboards) ou d’offres de seconds avis médicaux. Sous le concept d’implication des patients, on trouve diverses approches comme les compétences en matière de santé, le « Shared Decision Making » et les MRDP (= Mesures des résultats déclarés par les patients, PROM en anglais).
Côté « moins », il en découle la nécessité de corriger un approvisionnement en soins dépensier (« wasteful ») et bas de gamme (« low-value »). L’Organisation pour la coopération et le développement économique (OCDE) entend par « wasteful healthcare » tant l’utilisation de méthodes inefficaces, l’utilisation débridée de ressources, un niveau de soin erroné qu’une bureaucratie excessive (chez tous les acteurs !). Dans trois des revues médicales les plus renommées, une analyse actuelle de plus de 3000 études cliniques randomisées a identifié 396 « medical reversals », c.-à-d. des méthodes n’apportant aucun bénéfice supplémentaire par rapport au standard existant.
En tant que partisan convaincu d’un système de santé libéral, je considère que les thématiques de la concurrence dans les régions sanitaires, de l’innovation et de la transparence doivent aussi occuper une place proéminente dans la liste de « plus ». Les notions contraires comme une réglementation excessive et une vision trop serrée des frontières des cantons s’inscrivent donc automatiquement du côté du « moins ».
Une dernière réflexion: nous devons garder la culture du contact, généralement bonne, qui existe dans le système de santé suisse. Pour moi, cela signifie : « plus » de compréhension et d’acceptation face aux tâches et aux intérêts divers de chaque acteur, « moins » de blâmes systématiques, de visions stéréotypées et un langage « moins » brutal et absolu.

Dans quelle mesure la volonté d’innovation est-elle transversale entre les fournisseurs de prestations et quelles optimisations seraient nécessaires pour le passage des soins aigus à la réadaptation ?
Je pense qu’au niveau de ces « passages de frontière », la coopération transversale entre les fournisseurs de prestations et l’innovation organisationnelle sont plutôt des points faibles de notre système de santé, par ailleurs excellent, et représentent un défi pour tout système de ce genre. Certes, il existe déjà au point de passage des soins aigus à la réadaptation de bons exemples de processus optimisés, centrés sur les patients et auxquels les assurances-maladie contribuent largement (p. ex. transferts convenus conjointement, sans garantie de prise en charge des coûts individuelle de longue haleine). Mais les possibilités d’amélioration sont encore nombreuses. Une circonstance aggravante est que les systèmes tarifaires pour toute la Suisse sont axés sur chaque fournisseur de prestations et prennent à peine en compte les concepts intégratifs. Ici, des modèles de rémunération innovants seraient utiles. En fait, la loi sur l’assurance-maladie (LAMal) prévoit plusieurs possibilités en ce sens (p. ex. modèles d’assurance alternatifs ou rémunération forfaitaire). Mais jusqu’à présent, ni les assurances-maladie ni les fournisseurs de prestations n’exploitent ce potentiel.
A votre avis, quels impacts sur la réadaptation a le principe « Ambulatoire avant stationnaire » ?
Premièrement, la question du niveau de soin trop élevé – soins stationnaires au lieu d’ambulatoires – se pose nettement moins dans le domaine de la réadaptation que dans celui des soins somatiques aigus. En effet, avant une réadaptation stationnaire, la loi exige une prise en charge des coûts de l’assurance-maladie avec une évaluation de la nécessité d’hospitalisation. Deuxièmement, en ce qui concerne les diverses indications de réadaptation, un changement significatif s'est déjà opéré ces dernières années en faveur d'un traitement ambulatoire proche du lieu de résidence pour des raisons médicales et économiques. Je pense par exemple à la réadaptation cardiaque ou orthopédique. Troisièmement, l’évolution « Ambulatoire avant stationnaire » dans le domaine des soins aigus entraîne aussi un changement de mentalité chez les assignateurs et les patients.
L’offre de prestations en matière de réadaptation est-elle suffisante ou aura-t-on besoin à l’avenir d’une offre de réadaptation plus conséquente en Suisse ?
En 2017 en Suisse, nous avons dépensé pour la réadaptation près de CHF 3,7 milliards, répartis de moitié entre les prestations ambulatoires et stationnaires. Cela correspond à 4,4% des dépenses de santé totales (ou autrement dit : juste un peu plus que les frais administratifs du système de santé, qui se sont élevés à près de CHF 3,2 milliards).
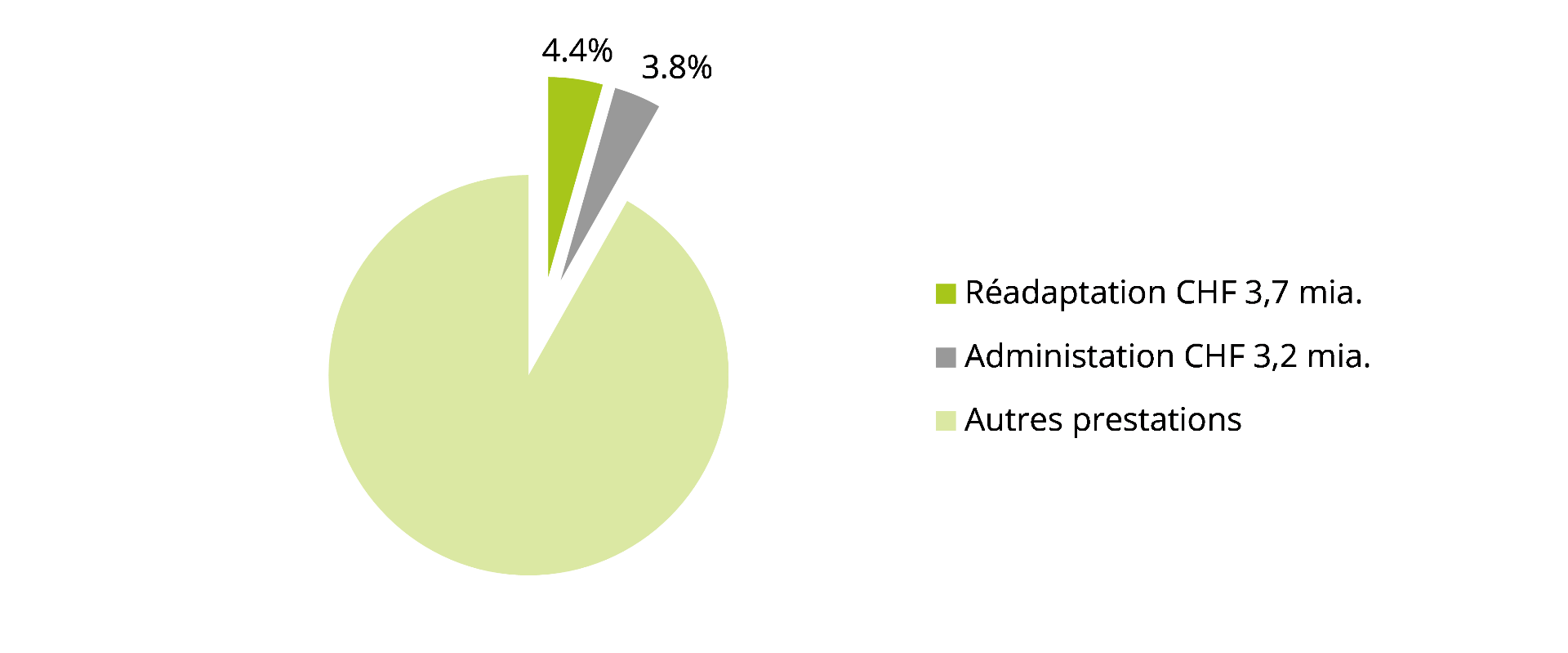
Bien que la Suisse ait nettement moins de lits en réadaptation par habitant que notamment l’Allemagne ou l’Autriche, je suis d’avis que nous disposons d’une bonne offre de réadaptation de haut niveau, pouvant être encore étendue dans certains domaines. Dans son ensemble, la concurrence est plutôt importante. Au cours des prochaines années, les capacités seront aussi augmentées.
Comme je l’ai déjà dit, pour certaintes indications d’indication, on constate une nette évolution vers le domaine ambulatoire. Toutefois, de nouvelles indications stationnaires viennent aussi s’ajouter, à l’instar de la réadaptation des patients âgés après le remplacement miniinvasif d’une valve cardiaque (TAVI), qui n’était pas opérable autrefois et ne nécessitait donc pas de réadaptation. A l’avenir, la réadaptation neurologique sera, dans une large mesure, pratiquée de manière stationnaire. Ici, de nouvelles technologies comme la robotique et des appareils fonctionnels (assistive devices, p. ex. exosquelette) devront être plus souvent intégrés dans les programmes de thérapie. La réadaptation stationnaire devra se spécialiser et être développée en permanence. Une autre tendance est l’imbrication renforcée des domaines des soins aigus et de la réadaptation sous forme de campus d’unités de réadaptation proches des soins aigus.
Un groupe de prestations croissant et toujours plus important est, je pense, la réadaptation gériatrique. On parle toujours de l’évolution démographique et épidémiologique de demain. Néanmoins, jusqu’à présent, il existe peu d’approches concrètes voire réalisées avec succès pour prendre en charge les patients polymorbides. Quasiment toutes les directives actuelles sont monothématiques. A côté de la prise en charge hollistique par le médecin de famille, la réadaptation avec son modèle CIF, axé sur les capacités et les ressources et basé sur une approche biopsychosociale, est un niveau de soin essentiel pour ce groupe de patients atteints de plusieurs pathologies et mené à s’agrandir fortement demain.
Passionnant ! La numérisation jouera-t-elle ici aussi un rôle ?
De mon point de vue, les offres numériques seront toujours plus importantes, par exemple sous la forme de programmes de suivi vidéo de la réadaptation pour poursuivre celle-ci à domicile. A ce niveau, on sera amené à développer des approches hybrides, qui engendreront une reconfiguration des niveaux de réadaptation (stationnaire, ambulatoire, à domicile). Malheureusement, les structures tarifaires restent largement à la traîne par rapport à l’évolution technologique ; des approches innovantes seraient de rigueur. En général, nous nous trouvons seulement au début d’un bouleversement numérique qui concernera aussi la réadaptation. Eric Topol, l’un des pionniers de la médecine numérique, décrit un coach médical virtuel qui, sur la base de données complètes et à l’aide de l’intelligence artificielle (deep learning avec des réseaux neuronaux), nous donnera des conseils précis et personnalisés pour que nous préservions au mieux notre santé et pour que nous la rétablissions en cas de « panne » ou maladie. Cette perspective offre de nombreuses opportunités et possibilités, mais paraît aussi menaçante. La vie, le vieillissement, le caractère éphémère, la maladie et la mort contiennent des dimensions qui vont bien au-delà des algorithmes et du deep learning. Ils touchent ce qu’il y a de plus profondément humain.
Comment voyez-vous l’introduction prévue de la nouvelle structure tarifaire ST-Réa ?
Je suis très heureux de l’introduction d’une structure tarifaire uniforme car elle crée la transparence, représente la base pour un benchmarking équitable et rend ainsi possible le bon fonctionnement de la concurrence. Il faut veiller tout particulièrement à ce que la structure tarifaire soit accordée à la systématique des groupes de prestations dans les planifications hospitalières et qu’elle reflète correctement surtout les groupes de patients requérant de nombreuses prestations. Il faudrait aussi veiller à ce que les développements technologiques (numérisation) soient rapidement intégrés.
Entretien : Isabel Riedel-Schulz
A quel point cet article est intéressant pour vous?
Retour à l’aperçu