Cure somatiche acute
Questa struttura tariffale unitaria permette di determinare un valore orientativo (valore del benchmark) su cui si basano le trattative tariffali fondate sui dati. Da diversi anni ormai la Comunità d'acquisto HSK SA stabilisce il suo proprio benchmark che serve di base nelle trattative tariffarie.
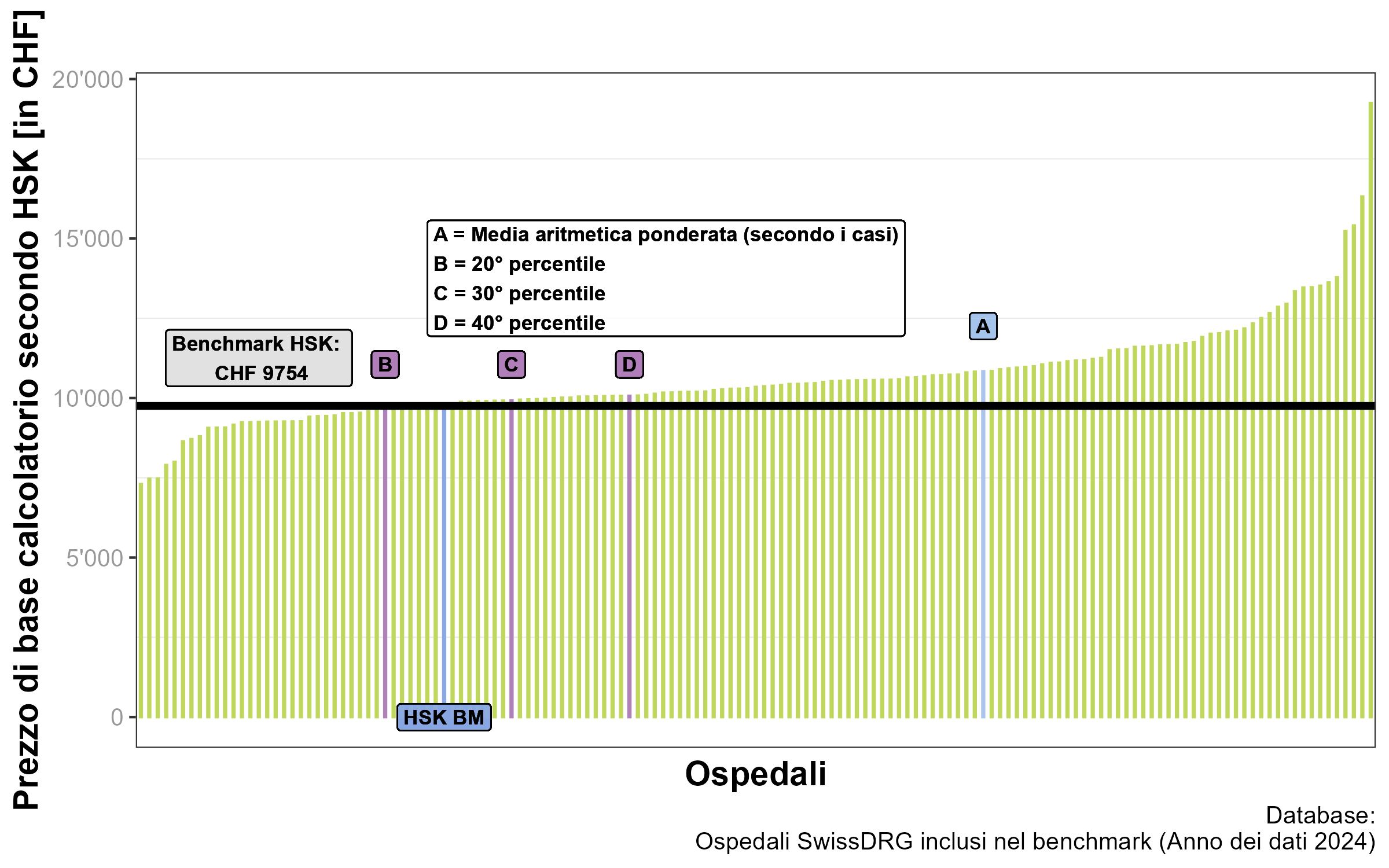
Il valore del benchmark HSK per l'anno tariffale 2026 è di 9'754 franchi.
Metodo di determinazione dei prezzi
La Comunità di acquisti HSK applica annualmente un proprio metodo di benchmarking con una catego-rizzazione in cluster.
Conformemente alle disposizioni del Tribunale amministrativo federale (TAF), HSK utilizza un modello a due livelli per la determinazione del prezzo.
- 1° livello: Attuazione di un benchmarking a livello nazionale, ovvero determinazione di un valore di benchmark SwissDRG
- 2° livello: Negoziazioni individuali sui prezzi, tenendo conto delle particolarità basate sui dati della clinica.
La metodologia adottata dalla procedura di benchmarking SwissDRG è descritta dettagliatamente nel documento «Benchmark HSK SwissDRG - anno tariffale 2026» (in tedesco). Il documento è disponible in tedesco e francese su questo sitio web.
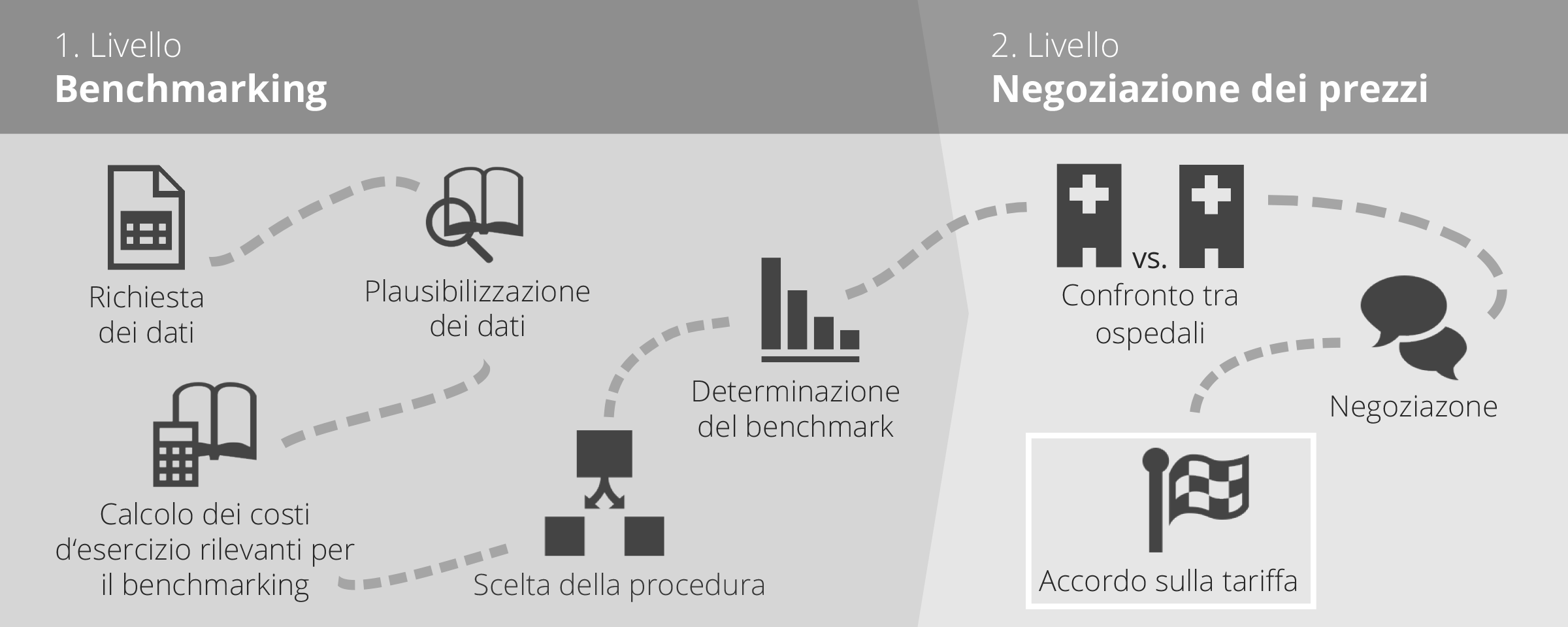
1. Livello: Benchmarking
Le singole fasi del processo di benchmarking sono riassunte di seguito:
Fase 1: Richiesta dei dati relativi a costi e prestazioni
In primo luogo, ogni anno vengono richiesti i dati relativi a costi e prestazioni di tutti gli ospedali, registrati in modo completo, dettagliato e trasparente. A tale scopo la Comunità di acquisti HSK si aspetta da tutti i fornitori di prestazioni la versione integrale di ITAR_K® per i dati sui costi. Si tratta di un metodo di calcolo nazionale con il quale gli ospedali forniscono, ai gruppi d'acquisto, i loro dati sui costi delle prestazioni e di esercizio in modo strutturato secondo le unità finali d’imputazione.
Fase 2: controllo della plausibilità dei dati
I dati ITAR_K® dell’esercizio 2024 (versione 15.0 di tarificazione SwissDRG) ed i dati supplementari sono stati verificati in modo esaustivo dalla Comunità di acquisti HSK in termini di completezza, correttezza e comprensibilità prima di essere inclusi nel benchmarking.
Fase 3: calcolo dei costi d'esercizio rilevanti per il benchmarking
Dai costi d'esercizio degli ospedali vengono dedotti tutti i costi non-LAMal, quali ad esempio prestazioni supplementari dal settore dell'assicurazione complementare ed i costi per la ricerca e l’insegnamento universitario.
Fase 4: determinazione del valore del benchmark
Dopo la determinazione dei costi d'esercizio rilevanti per il benchmarking e la scelta della procedura, viene eseguito il benchmarking vero e proprio che stabilisce il valore orientativo degli ospedali che forniscono le proprie prestazioni nella qualità necessaria in maniera efficiente ed economica (articolo 49 capoverso 1 LAMal).
Se il valore viene fissato a un livello troppo basso, ciò significa da una parte che la maggioranza degli ospedali risulta essere «non economica». Se dall'altra parte il valore viene fissato ad un livello troppo elevato, pochi ospedali hanno l'incentivo per una fornitura di prestazioni più efficiente. Un tale benchmark causerebbe costi più elevati.
In una sentenza del 17. agosto 2022 sulla determinazione del valore del percentile, il Tribunale Amministrativo Federale ha annunciato che spetta in primo luogo al legislatore emanare le direttive corrispondenti. Tuttavia, una sentenza più vecchia afferma che lo standard deve essere applicato in modo rigoroso. Questa sentenza, oltre alle analisi interne sul livello dei costi e dello sviluppo della qualità del sistema, ha portato la Comunità di acquisti HSK a fissare ancora una volta in modo rigoroso lo standard di efficienza. Per il valore di benchmark dell’anno tariffale 2025, quindi, HSK applica il 25º percentile.
Con un valore percentile basso nella prima fase di definizione del prezzo, la successiva trattativa tariffale individuale degli ospedali, come seconda fase, assume un'importanza ancora maggiore. Per questa ragione HSK porta avanti un costante sviluppo della confrontabilità tra gli ospedali sulla base dell’analisi delle componenti principali.
Per l'anno tariffale 2026 ne risulta un valore di benchmark (escluso rincaro) di 9'754 franchi.
2. Livello: trattative sui prezzi condotte individualmente
La seconda fase della determinazione dei prezzi avviene dopo la calcolazione del valore di riferimento. Si tratta di realizzare la differenziazione dei prezzi, ossia la negoziazione individuale dei baserate basati sulle prestazioni attraverso una migliore comparabilità tra gli ospedali. Il benchmark basato sui costi rappresenta un elemento essenziale per il secondo livello della determinazione dei prezzi.
Per la differenziazione dei prezzi, HSK utilizza i seguenti cluster come base per la deviazione dal valore di benchmark. I dati delle statistiche mediche relativi all'anno 2024 saranno pubblicati dall'OFS solo in un secondo momento (passaggio alla piattaforma SpiGes), pertanto non è stato possibile aggiornare il nostro clustering. Per questo motivo, il clustering dell'anno scorso (banca dati 2023) è stato ripreso senza modifiche per le trattative relative all'anno tariffario 2026.
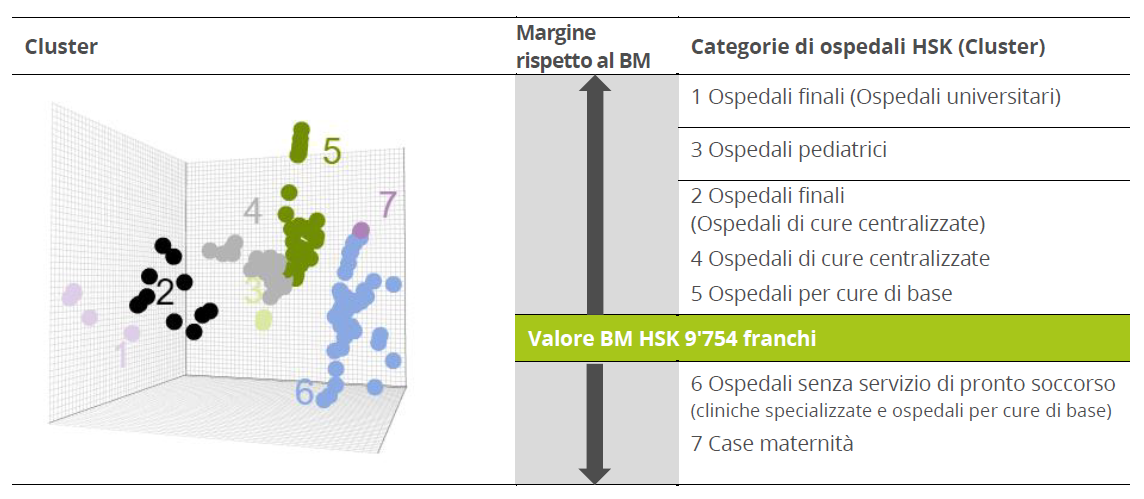
Questo approccio metodico consente alla Comunità di acquisti HSK di stabilire, sulla base dei dati, le condizioni per l'attuazione dell'autonomia tariffaria ai sensi della legge sull'assicurazione malattia (LAMal) e di condurre negoziati tariffali orientati alle soluzioni.
Ulteriori informazioni saranno disponibili nell’«Executive Summary» o nel documento «Benchmark HSK SwissDRG - anno tariffale 2026» sul nostro sito web.
Per saperne di più
Chiudere
Fornitura dei dati ITAR_K® V 15.0 2024 per l'anno tariffale 2026
La Comunità di acquisti HSK richiede nuovamente, insieme alle altre cooperative di acquisti del settore, i dati aggiuntivi per ITAR_K® versione 15.0 (anno d’esercizio 2024) per l'anno tariffale 2026, inviando così un chiaro segnale per ridurre il lavoro di raccolta per gli ospedali e creare una base dati uniforme per la Comunità di acquisti HSK.
All'inizio di aprile, ogni fornitore di prestazioni viene invitato direttamente via e-mail dal responsabile delle trattative a consegnare i dati ad HSK entro e non oltre la fine di maggio.
Con i dati aggiuntivi sull'ITAR_K®, chiediamo ai fornitori di prestazioni di mostrarci i dati sui costi e sulle prestazioni nel modo più trasparente possibile. In questo modo, le trattative potranno svolgersi sulla base di dati e con la necessaria trasparenza.
Inoltre, i dati degli ospedali saranno plausibilizzati ed utilizzati per la procedura di benchmark e per il confronto delle tariffe nazionali.
Per saperne di più
Chiudere
Documenti attuali
Documenti anni precedenti
Links
Downloads
Il suo contatto
diretto

Riadh Zeramdini
Sost. Direttore | Responsabile Regione Est & Ovest
T +41 58 310 75 56
riadh.zeramdini
