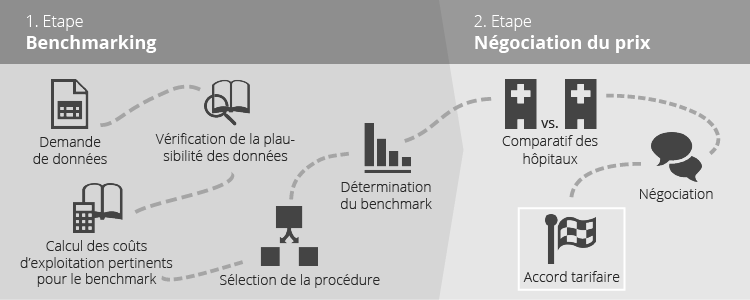
1. Niveau Benchmarking
La méthode appliquée pour la procédure de benchmarking est expliquée en détail dans le document « Benchmark HSK SwissDRG année tarifaire 2025 ».
Etape 1 : Demande de données relatives aux coûts et aux prestations
Dans une première étape sont demandées une fois par an les données relatives aux coûts et aux prestations de tous les hôpitaux, indiquées de manière complète, détaillée et transparente. HSK attend de tous les fournisseurs de prestations la version complète des données ITAR_K®. Il s’agit d’une méthode de calcul nationale avec laquelle les hôpitaux fournissent aux communautés d’achat leurs données sur les prestations et les coûts d'exploitation, structurées par unité finale d'imputation.
Etape 2 : Contrôle de plausibilité des données
Considérant divers critères d’exclusion, un total de 157 hôpitaux de toutes les catégories OFS, y compris les hôpitaux universitaires, ont pu être inclus. Après avoir vérifié l’exhaustivité et l’exactitude des données soumises en 2023, il peut être indiqué ce qui suit :
- Tous les cantons sont inclus. Dans 14 cantons, le taux de couverture (pourcentage d’hôpitaux pouvant être pris en compte pour le benchmark) est de 100 pour cent
- La valeur du benchmark contient des données provenant d’hôpitaux de toutes les catégories OFS
- Plus de 97 pour cent du volume total de casemix dans toute la Suisse sont couverts
La base pour un benchmark représentatif est donc fournie.
Etape 3 : Calcul des coûts d’exploitation pertinents pour le benchmark
Tous les coûts hors LAMal, tels que les prestations supplémentaires du domaine des assurances complémentaires sont déduits des coûts d’exploitation des hôpitaux. Le schéma de calcul détaillé est décrit dans le document du benchmark.
Etape 4 : Choix de la procédure
La Communauté d’achat HSK détermine le benchmark pondéré selon le nombre d’hôpitaux, car une procédure pondérée en fonction du nombre de cas ou du casemix donne lieu à des résultats biaisés en comparaison avec les coûts des hôpitaux.
Afin de clarifier la question de la pondération au sein du benchmark hospitalier, HSK a commandé en décembre 2019 une étude scientifique au Winterthur Institute for Health Economics - WIG (à la ZHAW). Selon l'étude, une pondération en fonction du nombre de cas ou du casemix n'est pas appropriée, car la pondération ne peut pas corriger le biais dans les coûts par cas ajustés résultant d’un manque d’adaptation de la structure tarifaire dans la prise en compte de certaines prestations coûteuses. Le benchmarking consiste à comparer l'efficience de tous les hôpitaux au niveau de l’exploitation, c'est-à-dire la conception des processus dans l'hôpital et l’allocation optimale des ressources. Si un hôpital est trop petit, par exemple, pour bénéficier correctement des économies d'échelle, cela doit se refléter dans les comparaisons des établissements. Si les petits hôpitaux étaient moins pondérés, les éventuelles efficiences seraient réduites ou « diluées » pour eux. En conséquence, les efficiences ne seraient peut-être plus visibles. La pondération en fonction du nombre de cas ou du casemix entraîne donc une « dilution » de l'efficience de ces hôpitaux.
Par ailleurs, une pondération dans une procédure de comparaison d’hôpitaux devient plus importante si le nombre d’établissements inclus dans le benchmark est faible. La CDS mentionne aussi explicitement dans ses recommandations sur l’examen de l’économicité: « Le type de pondération devient d'autant plus important à mesure que le nombre d'hôpitaux inclus dans la comparaison diminue » (27.06.2019). Comme mentionné dans l'étape 2 ci-dessus, l'analyse comparative d'HSK est représentative avec 157 hôpitaux et plus de 97 pour cent du volume total de casemix suisse.
En outre, dans sa décision du 1er juillet 2022 dans le cadre du recours d’HSK auprès du TAF concernant le baserate d'un hôpital cantonal, l’OFSP a estimé que, dans le contexte de la fin de la phase d'introduction de SwissDRG, une pondération en fonction des cas, mais aussi du casemix, n'était en principe plus défendable. De plus, la pondération en fonction du nombre de cas ne permet pas de distinguer les hôpitaux efficients des hôpitaux inefficients, car la pondération des hôpitaux ne modifie pas les coûts par cas et donc l'ordre des hôpitaux. Cela va à l'encontre de l'idée de base d'une véritable comparaison de l'efficience. Sur la base des déclarations de l’OFSP, il convient de procéder à un benchmarking avec pondération en fonction du « nombre d’hôpitaux ». Aussi selon la Surveillance des prix, chaque hôpital doit être pris en compte dans la comparaison des établissements avec la même pondération, indépendamment de sa taille et de sa catégorie.
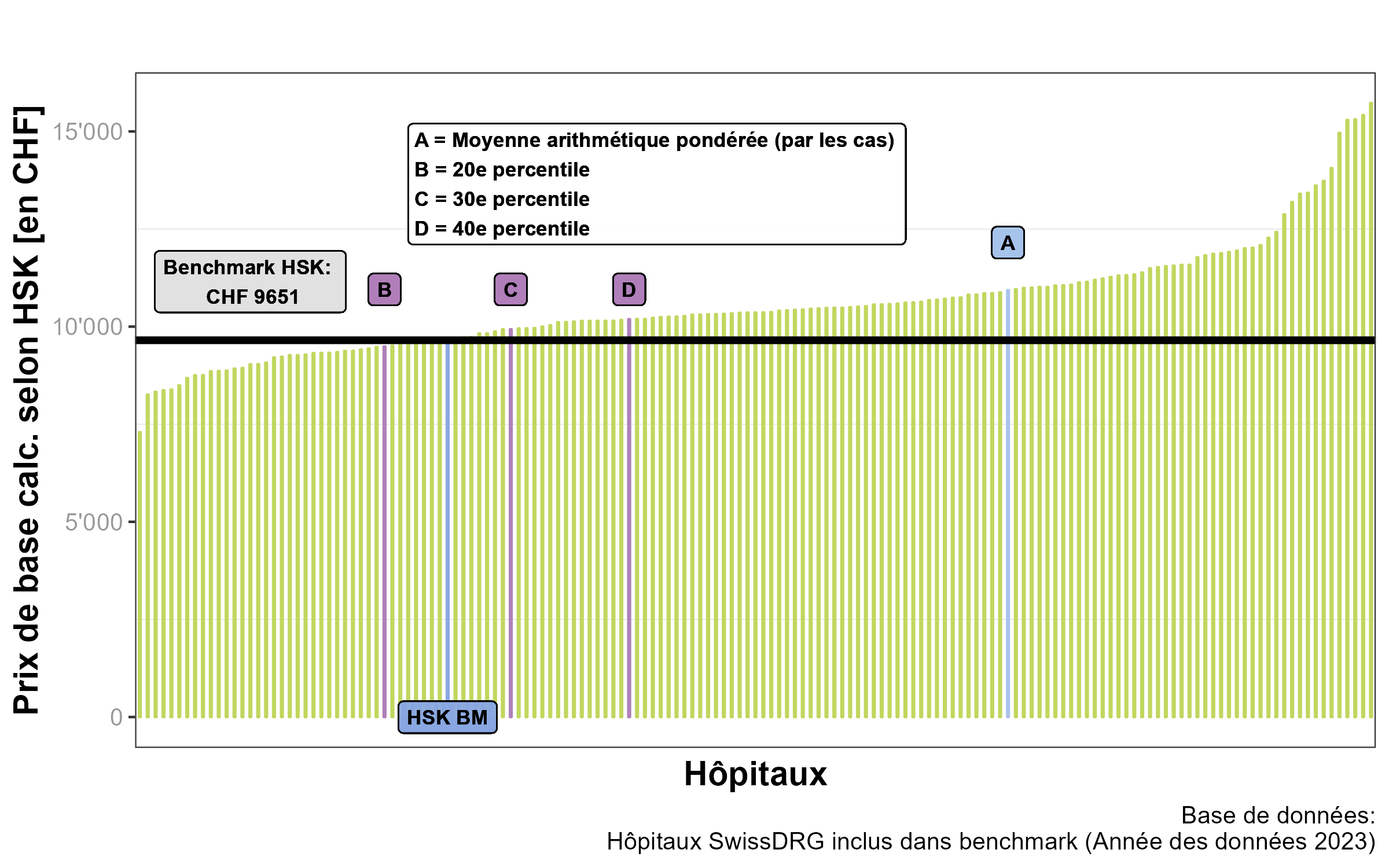
Etape 5 : Détermination de la valeur du benchmark
La détermination des coûts d’exploitation pertinents pour le benchmark et le choix de la procédure sont suivis par le benchmarking en soi qui fixe la valeur de référence des hôpitaux qui fournissent leurs prestations dans la qualité nécessaire, de manière efficiente et avantageuse (article 49, al. 1 LAMal).
Si la valeur est trop basse, cela signifie d’une part que la majorité des hôpitaux sont « non économiques ». Si, en revanche, la valeur est trop élevée, les hôpitaux perdent la motivation de réaliser des prestations plus efficaces. Un tel benchmark entraînerait des coûts plus élevés.
Dans son jugement du 17 août 2022 sur la détermination de la valeur du percentile, le Tribunal administratif fédéral a déclaré qu’il incombait principalement au législateur d’émettre les exigences correspondantes. Dans un jugement plus ancien cependant, il est indiqué que la norme doit être fixée de manière stricte. Cette jurisprudence ainsi que des analyses propres sur le niveau des prix et le développement de la qualité du système ont conduit la Communauté d’achat HSK à appliquer à nouveau de manière stricte la mesure de l’efficacité. HSK utilise donc le 25ème percentile pour la valeur de référence de l’année tarifaire 2025.
Avec une valeur de ce percentile basse dans la première phase de la détermination des prix, une deuxième phase de négociations tarifaires individuelles avec chaque hôpital gagne encore en importance. C’est pourquoi HSK continue d’améliorer en permanence la comparabilité des hôpitaux sur la base de l’analyse en composantes principales.
Il en résulte une valeur de benchmark de 9’651 francs, sans renchérissement pour l’année tarifaire 2025.