Focus attuale

Assistenza sanitaria
«Di più con meno?» dal punto di vista della riabilitazione
Assistenza sanitaria
A suo avviso, cosa potrebbe essere «più» e cosa «meno»?
Nella lista dei «più» includerei innanzitutto i concetti di qualità delle indicazioni e coinvolgimento dei pazienti. A mio parere, questi due elementi sono strettamente correlati in quanto una buona medicina «basata sul valore » deve necessariamente essere centrata sul paziente. Il miglioramento della qualità delle indicazioni rappresenta per me la principale sfida che dovremo affrontare nei prossimi decenni per garantire l'esistenza di un sistema sanitario che offra il massimo livello qualitativo e sia al contempo economicamente sostenibile. A riguardo sono state avviate numerose iniziative molto promettenti, tra cui la campagna internazionale «Choosing Wisely», condotta anche in Svizzera, l’istituzione di gruppi interdisciplinari per le indicazioni (ad es. sotto forma di gruppi interdisciplinari tumori che esistono ormai da diversi anni) oppure l’offerta di un secondo parere medico. Il concetto di coinvolgimento dei pazienti comprende aspetti quali competenze in materia di salute, «Shared Decision Making» e PROMS (misurazione degli esiti riferiti al paziente, dall’inglese Patient Reported Outcomes Measurement).
Per quanto concerne la lista dei «meno», è chiaro che, secondo quanto sopra espresso, sia necessario porre rimedio a un’assistenza sanitaria di scarso valore e dispendiosa (sprechi). Con il concetto di «wasteful healthcare» (sprechi nella sanità), l’OCSE (Organizzazione per la cooperazione e lo sviluppo economico) intende l’adozione di metodi inefficaci, un eccessivo utilizzo di risorse, un livello errato di prestazioni assistenziali oltre a un’enorme attività amministrativa (per tutti i soggetti coinvolti!). Un’analisi aggiornata di oltre 3’000 studi clinici randomizzati comparsa su tre delle più prestigiose riviste mediche ha individuato 396 «medical reversals», ovvero metodi che non hanno aggiunto alcun valore agli standard attuali.
In qualità di convinto sostenitore di un sistema sanitario organizzato secondo principi liberali, ritengo che anche la concorrenza nelle regioni sanitarie, l’innovazione e la trasparenza siano argomenti che meritino di comparire tra i primi punti riportati sulla lista dei «più». Per quanto concerne i «meno», sulla lista compaiono automaticamente termini con significato opposto, quali l’eccessiva regolamentazione e la focalizzazione troppo ristretta sui confini cantonali.
Ancora un ultima considerazione: occorre preservare la cultura dei rapporti, generalmente buoni, nell’ambito del sistema sanitario svizzero. Per me questo significa: «più» comprensione e accettazione nei confronti degli svariati compiti e interessi dei singoli attori e «meno» attribuzione di colpa generalizzata, pensare «meno» per compartimenti stagni e utilizzare «meno» un linguaggio intimidatorio che non lascia spazio al dialogo.

A che punto siamo in termini di disponibilità a innovare tra tutti i fornitori di prestazioni e quali interventi dovrebbero essere ottimizzati nel passaggio dalle cure acute alla riabilitazione?
A mio avviso, la cooperazione tra tutti i fornitori di prestazioni e l’innovazione organizzativa proprio in questi «passaggi di frontiera» rappresentano uno dei punti deboli del nostro sistema sanitario che, in linea di massima può essere considerato eccellente, e in generale è una sfida per ogni sistema sanitario. Per quanto concerne il passaggio dalle cure acute alla presa in carico riabilitativa esistono già buoni esempi di processi ottimizzati e orientati ai pazienti ai quali anche le assicurazioni malattia danno spesso un contributo importante (ad es. trasferimenti concordati congiuntamente senza lunghe e complicate singole garanzie d’assunzione dei costi). A riguardo è tuttavia possibile apportare ulteriori miglioramenti. La situazione è aggravata dal fatto che i sistemi tariffari in tutta la Svizzera sono orientati ai singoli fornitori di prestazioni senza tener quasi conto di eventuali approcci integrativi. Sarebbe invece utile disporre di modelli di rimborso innovativi. In merito a questo punto, la legge federale sull’assicurazione malattie (LAMal) prevedrebbe effettivamente alcune possibilità (ad es. modelli alternativi d’assicurazione oppure remunerazioni forfettarie). Nonostante ciò, né le assicurazioni malattie né i fornitori di prestazioni hanno, fino ad oggi, sfruttato questo potenziale.
A suo avviso, che impatto ha il principio «ambulatoriale prima dello stazionario» sulla riabilitazione?
In primo luogo, la questione del livello di prestazioni assistenziali troppo elevato – stazionario anziché ambulatoriale – si pone in misura nettamente minore nella riabilitazione rispetto alle cure somatiche acute. Prima di procedere alla riabilitazione stazionaria è infatti obbligatorio, ai sensi di legge, disporre di una garanzia d’assunzione dei costi dell’assicurazione malattia con valutazione della necessità di ospedalizzazione. In secondo luogo, in merito a diverse indicazioni per la riabilitazione si è già assistito, negli ultimi anni, a un significativo cambiamento a favore dei trattamenti ambulatoriali nelle vicinanze del luogo di domicilio per motivi sia medici che economici. Un esempio a riguardo è la riabilitazione ortopedica o cardiologica. In terzo luogo, l’introduzione del principio «ambulatoriale prima dello stazionario» nell’ambito delle cure acute ha comportato un cambiamento di mentalità tra i prescriventi e i pazienti anche per quanto concerne la riabilitazione.
In Svizzera, la gamma di prestazioni a livello di riabilitazione può essere considerata sufficiente oppure vi sarà bisogno nel futuro di una più ampia offerta di servizi di riabilitazione?
In Svizzera la spesa per i servizi di riabilitazione è stata quasi pari a 3,7 miliardi di franchi nel 2017, equamente divisa tra prestazioni ambulatoriali e stazionarie. Tale importo corrisponde al 4,4% della spesa sanitaria totale (in altre parole: leggermente superiore alle spese amministrative del sistema sanitario che sono ammontate a quasi 3,2 miliardi di franchi).
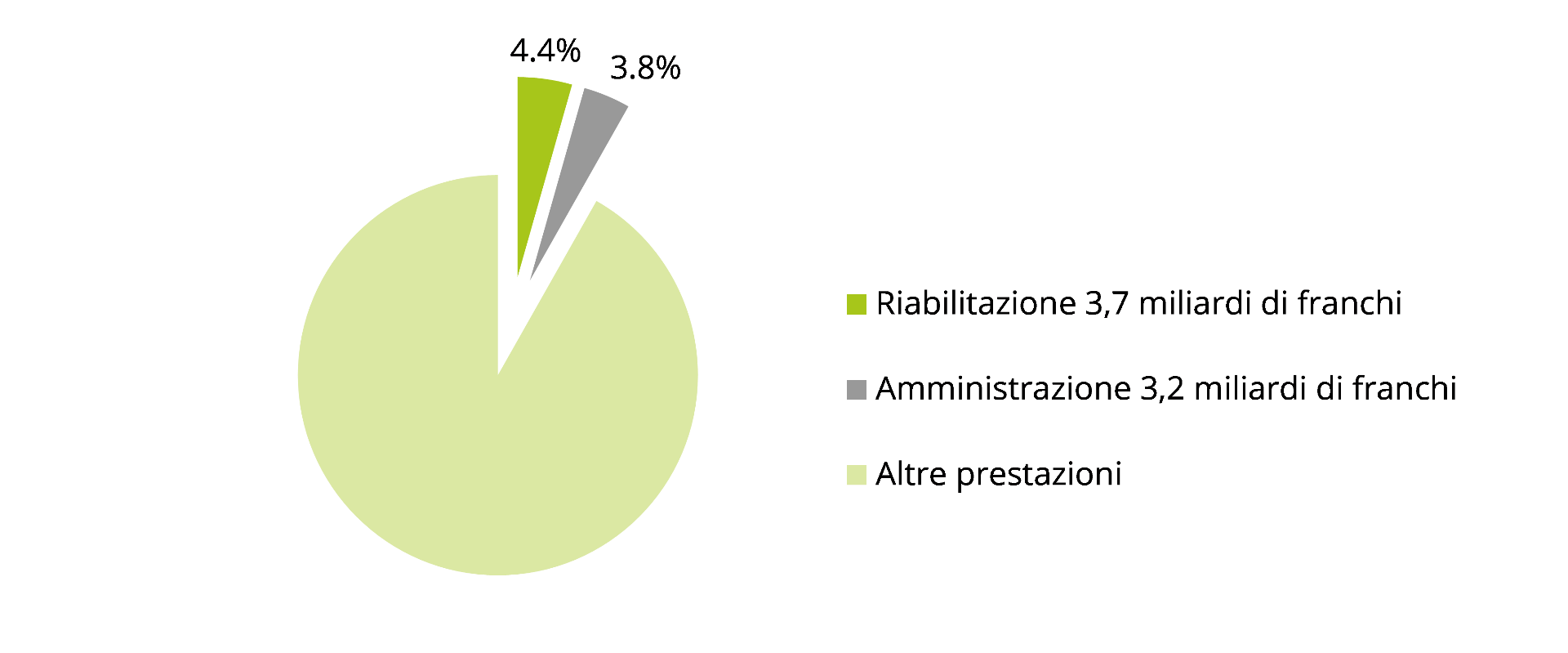
Nonostante la Svizzera disponga, per la riabilitazione, di un numero di posti letto per abitante inferiore, ad es., a quello della Germania o dell’Austria, ritengo che il nostro paese vanti un’offerta di servizi di riabilitazione adeguata e di qualità che, in determinati ambiti, può essere ulteriormente ampliata. Nel complesso, la concorrenza è alquanto accanita. Nei prossimi anni verranno sviluppate ulteriori capacità.
Come già menzionato, per alcune indicazioni si è già assistito a un netto cambiamento orientato verso l’ambito ambulatoriale. Si aggiungono tuttavia anche nuove indicazioni in ambito stazionario, come ad es. la riabilitazione di pazienti anziani, in seguito alla chirurgia di sostituzione delle valvole cardiache minimamente invasiva (TAVI), che nel passato non potevano essere sottoposti ad alcun intervento chirurgico e che, di conseguenza, non richiedevano prestazioni di riabilitazione. Nel futuro, anche la riabilitazione neurologica avverrà in misura sempre maggiore in ambito stazionario. In questo contesto sarà necessario includere maggiormente, nel programma terapeutico, nuove tecnologie, quali robot e ausili (dispositivi di assistenza, ad es. esoscheletri). La riabilitazione in ambito stazionario dovrà essere più specializzata ed evolversi continuamente. Un ulteriore trend è rappresentato dalla crescente correlazione tra cure acute e riabilitazione sotto forma di unità di riabilitazione «campus» nella fase acuta.
Un gruppo di prestazioni in crescita e che sta assumendo una rilevanza sempre maggiore è rappresentato, a mio avviso, dalla riabilitazione geriatrica. Si parla sempre del futuro sviluppo demografico ed epidemiologico. Tuttavia, fino ad oggi, per l’assistenza a pazienti polimorbidi, sono stati definiti e adottati solo pochissimi approcci concreti e convincenti. Quasi tutte le linee guida attualmente disponibili sono monotematiche. Oltre all’assistenza completa e generale fornita dal medico di famiglia, la riabilitazione, con il suo modello ICF basato sull’approccio biopsicosociale orientato alle risorse e alle competenze, rappresenta un importantissimo livello di prestazioni assistenziali per questo gruppo di pazienti polimorbidi che nel futuro aumenterà notevolmente di numero.
La situazione è alquanto interessante. La digitalizzazione svolgerà un ruolo a riguardo?
Le offerte digitali ricopriranno, a mio avviso, un’importanza sempre maggiore, ad es. sotto forma di programmi di teleriabilitazione per continuare la riabilitazione in ambito domiciliare. A riguardo si svilupperanno approcci ibridi che provvederanno a ridefinire i livelli di riabilitazione (stazionaria, ambulatoriale, domiciliare). Purtroppo le strutture tariffarie non tengono chiaramente il passo con lo sviluppo tecnologico e sarebbe opportuno puntare su approcci innovativi. Nel complesso siamo agli albori di una rivoluzione digitale che si estenderà anche alla riabilitazione. Eric Topol, uno dei pionieri della medicina digitale, descrive un coach medico virtuale che un giorno, in base a dati esaurienti e con l'aiuto dell’intelligenza artificiale (deep learning con reti neurali), ci fornirà accurate raccomandazioni personalizzate su come mantenere il nostro stato di salute ottimale nonché ripristinarlo in caso di «guasto», ovvero di malattia. Questa prospettiva offre molte possibilità e opportunità, sebbene possa sembrare anche minacciosa. Vita, invecchiamento, fragilità, malattia e morte comportano dimensioni che vanno ben oltre gli algoritmi e il deep learning e che toccano in maniera specifica la natura umana.
Cosa ne pensa della prevista introduzione della nuova struttura tariffaria ST-Reha?
Sono molto favorevole all’introduzione di una struttura tariffaria omogenea in quanto genera trasparenza, il che rappresenta la base per un confronto equo e permette quindi di creare una effettiva concorrenza. Occorrerebbe assicurare in particolare che la struttura tariffaria sia in linea con i criteri di classificazione dei gruppi di prestazione nelle pianificazioni ospedaliere e che vengano rappresentati correttamente i gruppi di pazienti che richiedono un’elevata intensità di prestazioni. Sarebbe inoltre importante adottare velocemente le nuove soluzioni tecnologiche (digitalizzazione).
Intervista: Isabel Riedel-Schulz
Trova interessante questo articolo?
Torna alla home